拥有世界上最广泛的全民免费医疗保健系统, 这个国家的经验在中国可行吗
在应对经济影响和人口老龄化的过程中,各国的医疗保险系统暴露出了五花八门的问题。也正因为如此,各国对医疗保险系统的探索从未停止过。各个国家形成了各具特色的医疗保险系统,其中不乏有实行全民免费医疗的古巴、加拿大、英国、西班牙等,也有针对某一特殊群体提供免费医疗的印度,当然也有美国这种社保薄弱,商保占大头的国家。
在发达国家中,加拿大以全民免费的医疗保健系统而“闻名于世”,对加拿大医疗系统的评价也出现了两个极端。一方面,加拿大的医疗保健系统被捧为患者的天堂,而另一方面,又有许多人诟病加拿大医疗服务的资源短缺和效率低下。还一个有意思的现象是,在加拿大和美国的边界,总有大批美国人前往加拿看病就医,而同时,也有大批加拿大人前往美国就医。这一现象的背后,分别指向了两个国家医疗保健体系的优势和劣势。在本文中,我们将重点介绍加拿大免费的医疗保健系统,并讨论这一系统是否能为国内的医保系统带来什么启发。

免费的加拿大医疗系统:三级诊疗制度+医药分离
家庭医生、专科诊所和医院组成的三级诊疗制度
加拿大的医疗保健被称为Medicare,主要由该国13个省和地区官方提供资金和管理。每个州都有自己的保险计划,并且每个州都接受联邦政府按人均提供的现金援助。Medicare覆盖了大约加拿大人70%的医疗需求,其余30%由私人保险部门支付,这30%通常与Medicare未涵盖的服务有关,包括处方药、家庭护理、视力、牙科保健和长期护理。
加拿大的医疗保健系统实行严格的三级诊疗制度,分为家庭医生诊所、专科医生诊所和综合医院。家庭医生诊所一般是由个人全科医生开设的私人诊所,他们会选择加入Medicare系统,成为公费医疗服务的一部分;专科诊所的医生则由在私人诊所和公立医院工作的医护人员组成。
一般来说,在非急症的情况下,患者需要先预约家庭医生,做一个初步诊断,再由医生决定是否需要转诊去专科医生诊所或医院进行诊治。专科医生诊所负责家庭医生转诊来的患者,并作进一步的诊治;没有家庭医生的转诊,患者无法去专科诊所诊治。如果专科诊所无法进行患者需要的手术,则专科医生会将患者转诊到综合医院。综合医院一般负责以下几种情况,包括急诊、医学检查、手术和住院。
加拿大每个省份都有Medicare医疗保险卡和健康保险计划,在报销范围和比例方面会有一些差异。一般来说,医保卡只在本省的医疗机构有效。如果居民在外省接受医疗服务,则报销流程可分为以下两种:
1. 直接通过支持外省结算的医保卡报销,患者无需进行额外操作;
2. 患者先自行垫付费用,待回到本省内凭借收据进行报销。大部分省份的医保卡都支持省外结算,但可能会将一些省份排除在外,如魁北克省和爱德华王子岛,具体原因是由各省医疗资源、医疗专业人员以及人口等因素的不同导致的。
医药分离
除了全民免费的诊疗制度,加拿大医疗保健系统的另一个典型特点是医药分离。加拿大的医疗系统不包括处方药。一般来说,各个省份会涵盖一部分处方药的费用,但剩余的大部分仍然需要患者自主承担或通过补充医疗保险获得。这样医药分离的一个好处是,无论是家庭医生还是专科医生,他们不会考虑回扣等潜在利益的因素,而为患者开具过分昂贵或过多的药物,这一点也在一定程度上控制了处方药的费用。

加拿大药店通常设在超市里或其他地方
2020年6月,Campaign for Personal Prescription Importation(CPPI)这一机构对加拿大和美国处方药进行了价格比较,结果发现,对于品牌处方药,美国患者实际上可从加拿大特许药房获得高达88%的折扣。CPPI发现,即使有优惠券折扣,美国人在当地药店或大药房获得的处方药平均比加拿大药店贵50%至80%。这也是为什么,许多美国公民通过互联网或飞去加拿大购买处方药。有数据表明,这一跨境采购的份额每年可达10亿美元。佛罗里达等一些州已经签署了从加拿大进口处方药的法案,但正在等待联邦批准。
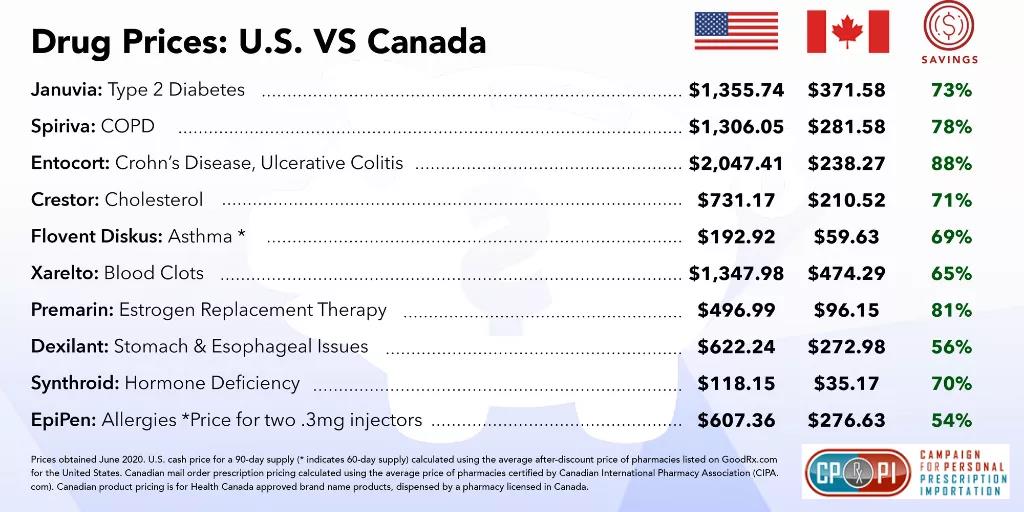
图片来源:CPPI
此外,通过将药房和医院以及诊所分离开来,它们各自的结构也会相对比较简单,效率能够得以提升。

劣势:等待时间、慢病率以及处方药和牙科保险不足
尽管加拿大提供了免费的医疗系统,但仍存在着一些不可避免的缺陷,具体包括等待时间长、慢病的患病率以及处方药和牙科等保健系统外的保险不足。
等待已成为加拿大卫生保健的一个典型特征。Fraser Institute发布的一份数据表明,2019年,加拿大患者从全科医生转诊到接受治疗之间的平均等待时间为20.9周,较2018年的19.8周增加了一周,仅次于等待时间最长的年份,也就是2017年的21.2周。等待时间又因不同省份和患者需求的不同而有所差异。从省份来看,安大略省的总等待时间最短,为16周,而爱德华王子岛省的等待时间最长,为49.3周。从需求来看,如果患者需要接受CT扫描,需等待4.8周,而如果需要磁共振扫描,则需等待9.3周。
而等待时间过长则会造成另一个潜在的问题,就是慢病患病率。一方面,患者在等待过程中会出现疼痛严重和精神压力增加等异常情况。另一方面,在某些情况下,等待时间还可能将可逆的疾病或伤害转化为慢性、不可逆的疾病,甚至永久性残疾。在许多情况下,患者在等待治疗时也可能无法获得工资,这一点给个人本身和整个经济造成了经济损失。
据统计,癌症、心脏病和中风是加拿大三大死亡原因,其中癌症是主要的死亡原因,占加拿大所有死亡人数的30%。大约50%的加拿大人一生中都会患上癌症,而被诊断出患有癌症的人中,有25%会死于癌症。

加拿大医疗系统的另一个缺陷就是处方药和牙科等保险不足。口腔健康被排除在医疗系统之外的一个原因是牙科健康组织的强烈反对,而加拿大政府在多年推进的过程中收效甚微。据统计,每年有600万加拿大人由于经济拮据而选择不看牙医。与此同时,三分之一的加拿大人没有牙科保险,如果他们去看牙医,就得自掏腰包。
此外,缺少处方药保障是加拿大医疗系统的主要缺陷。目前加拿大联邦政府仅为特定人群(例如符合条件的原住民和因纽特人)提供药物覆盖,占处方药支出的2%。在其他省份,政府通过公共药物计划,为贫穷、病患群体和老人负担28%至41%的处方药费用。而对于更广泛的居民来说,他们则需要通过私人保险来承担保障费用,但在此过程中经常面临着较大的免赔额,因此自身压力仍然很大。

全民医疗之外:医疗保险公司扛起重任
加拿大医疗系统只报销与基本医疗保健相关的费用,因此约有65%至75%的加拿大居民拥有与牙科、视力和处方药等相关的补充保险。加拿大保险行业协会2020年度最新报告显示,加拿大有2600万人购买了补充医疗保险,补充医疗保险赔付额度达287亿加币,其中125亿加币赔付覆盖的是处方药类保险报销,占整体药品支出费用的35%,用于牙科报销的金额达到89亿。
一般来说,加拿大居民通过两种方式获得补充医疗保险,一种是个人保险产品,另一种是由雇主承担的团体保险。通常情况下,个人保险产品适合那些想要获得高水平的报销并愿意承担一定费用的个人。另一种情况是个人由于退休、更换工作或失业等原因暂时无法享受团体保险,则可以购买健康保险。
相比较而言,团体投保人所支付的保费低于个人,原因是对团体投保收取的管理费较少。这一优势也可以体现在具体数字上:加拿大保险行业协会的报告显示,2020年,在补充健康保险中,90%是团险保单,只有10%是个人保单。

以Sun Life为例,其提供的个人保险产品最高可报销全部的处方药费用、全部的补充医疗费用、旅行60天内的紧急医疗费用以及可选的牙科保险和半私立医院的费用。团体保险由雇主提供,涵盖的范围基本与个人健康保险的范围相似,包括处方药、家庭补助、旅行、意外、残疾和重大疾病等。
2019年,加拿大保险公司赔付了287亿美元的补充医疗费用,其中处方药赔付总额的比例为33%,这一数据也表明,在免费医疗保健系统之外,仍有很大缺口,而其中的处方药缺口更是占据了相当一部分。
加拿大公费的医疗系统本身有很多缺陷,需要补充医疗保险的辅助。这个系统的普及性决定了其在可用性和资源获取方面的表现总体上低于经合组织国家的平均水平。此外,严格的三级诊疗制度导致这一系统对家庭医生的需求不断增加,而加拿大的家庭医生数量已经出现了缺口,新加入的移民和留学生可能难以找到家庭医生。此外,等待时间过长、保险不足等问题也影响了患者所享受的医疗服务质量,因此许多患者飞去美国接受治疗,并依靠保险机构进行报销。
那么加拿大这种全民医疗、商保公司辅助的模式是否能搬到国内市场呢?在现阶段肯定会面临很多障碍,具体原因有:
1. 在加拿大的三级诊疗制度中,每一级都配备了专业的医务人员和医疗设备,而国内提倡的基层首诊,双向转诊、急慢分诊系统中,基层医疗机构的医疗人员和医疗设备未必跟得上,这一点会造成患者的不信任。
2. 对于医保外的补充保险,加拿大的这部分由雇主承担,以团险为主。而国内的保险市场主要以个人为主,雇主已经承担了个人的一部分医保费用,未必愿意承担额外的补充医疗保险费用。
尽管如此,在国内致力于发展分级诊疗制度、实施医药分离并寻求发挥商保的补充保障作用的背景下,加拿大的医疗系统仍能给国内一些启发。
在实施分级诊疗制度方面,国内的分级诊疗在分流方面的作用与加拿大的分级诊疗非常相似,因此重要的便是保证实施。站在患者的角度,医疗部门需要保证各级医疗机构医疗设备的配备以及医护人员的专业水平,以此获得患者信任。加拿大许多开设专科诊所的医生同时也在医院工作,从某种程度上说,在医院和在专科诊所接受的诊断是一样的,因此患者也无需费力去大医院挂专家号。
此外,加拿大的专科诊所配备了多种医疗设备,可以完成门诊手术等一些比较基础的医疗程序。国内的医疗资源现在集中程度比较高,还需要更加合理地分配,当患者在不同医院治疗接受的诊断和建议是一样的,自然不会费力气跨区域跑三甲医院。
在补充医保方面,加拿大的商保公司贡献了大部分力量。尽管没有立法规定,加拿大的雇主仍为员工购买补充医疗保险,因此国内应该思考如何提升雇主的意识,并提高商保公司对团险的兴趣。在这一过程中,可通过强制手段将企业列为补充医疗保险的支付方,在此基础上起量,拉动国内市场上团险的份额和地位,从而提升商保公司的积极性。

而在医药分离这一块,重要的是提升医生收入,打破以药养医的局面,处方外流和药品集采是可用的手段,但效果未必明显。从药店的角度看,目前的许多药店即使纳入了医保定点,使用的还是医保个人账户,许多药店更是为了利益,且考虑到患者使用的是医保卡,无需支付现金,因此对价格不敏感,而动辄给患者配几百块的药物或推荐患者购买价格高的药物。因此,需要加强对药店的管控,并提升从业人员的资格以及素质要求。
还有许多患者仍希望通过医院去购买药物,原因是可由统筹账户和个人账户支付,可避免造成个人账户缺口。因此,允许药店采用统筹账户和个人账户支付,这才是站在药店方和患者方考虑的做法,也是拉动药店销量、促进医药分离的手段。
世界上没有哪个国家的医疗保健系统是完美的,加拿大的医疗保健系统亦是如此,然而它们的目的是相同的,即人类的健康福祉。我们可以在深入了解的基础上,取其精华,去其糟粕,从而更加完善国内的医保系统。
